

Primera insulina glargina formulada en Argentina

Desde el 2006
En el 2006 iniciamos el camino de la biotecnología con Densulin®, la primera
insulina humana recombinante formulada en Argentina. Años más tarde, políticas de colaboración publico-privadas permitieron el desarrollo y la transferencia
tecnológica necesaria para llevar a cabo la producción industrial de insulina
humana recombinante.
2006
Densulin®, primera
insulina humana
formulada en Argentina

2012
Proyecto de desarrollo y transferencia de tecnología para la producción nacional de insulina humana recombinante y análogos

2017
Inauguración de la primera planta biotecnológica argentina dedicada a la producción de cristales de insulina

2021
Densulent®, primera
insulina glargina formulada
en Argentina

Algunos de sus
beneficios
Probada biosimilaridad farmacológica y clínica
Demostrada eficacia y seguridad de uso
Lapicera prellenada (3) Densupen® que permite la aplicación de las unidades indicadas con máxima precisión
Selector de dosis de fácil lectura que permite verificar la correcta aplicación de la dosis seleccionada
Demostrada Biosimilaridad farmacocinética y farmacodinámica


El estudio de clampeo euglucémico efectuado en pacientes diabéticos tipo 1 comparando la insulina glargina G&L (Densulent) con insulina glargina Lantus US y Lantus EU, demostró la similaridad farmacocinética y farmacodinámica de todos los activos investigados (1).

En pacientes con diabetes mellitus tipo 1 y tipo 2 que recibieron insulina glargina G&L (Densulent) o insulina glargina Lantus, se observó un descenso significativo y similar de la hemoglobina glicosilada al cabo de 6 meses de tratamiento (2)

La disminución del nivel de la hemoglobina glicosilada fue semejante como resultado del tratamiento con insulina glargina G&L (Densulent) o con insulina glargina Lantus, demostrando una eficacia clínica equiparable (2)
Probada Biosimilaridad clínica

El perfil de seguridad de la insulina glargina G&L (Densulent) resultó similar al observado con la insulina glargina Lantus US y la insulina glargina Lantus EU, con una baja incidencia de eventos hipoglucémicos semejante con todos los activos estudiados (1)

Al cabo de 6 meses de tratamiento, la tasa de pacientes sin desarrollo de nuevos anticuerpos antiinsulina resultó similar entre la insulina glargina G&L (Densulent) y la insulina glargina Lantus, evidenciando un perfil inmunogénico similar entre ambos activos (2)

Excelente tolerabilidad y seguridad de uso
Diagrama esquemático de la lapicera

¿Cómo usar Densulent®?
Antes de usar el producto lea atentamente el prospecto. Ante cualquier duda consulte a su médico.
Comprobación de la insulina
A. Compruebe la etiqueta de su Densulent® para
asegurarse de que contiene la insulina correcta.
B. Retire el capuchón de la lapicera.
C. Compruebe el aspecto de su insulina. Densulent®
es una insulina transparente. No utilice Densulent®
si la insulina es opaca, con color o contiene partículas.
Colocación de la aguja
Utilice siempre una aguja nueva y estéril para cada inyección. Esto ayuda a prevenir contaminaciones y posibles bloqueos de la aguja. Utilice Densulent® con agujas que sean compatibles.
Limpie el sello de goma con alcohol.
A. Retire el sello protector de la nueva aguja.
B. Alinee la aguja con la lapicera, y manténgala recta mientras la enrosca.
• Si la aguja no se mantiene recta mientras se enrosca, el sello de goma puede romperse y dar lugar a pérdidas o a la rotura de la aguja.

Prueba de seguridad

Antes de cada inyección realice siempre la prueba de seguridad.
Ésta garantiza que usted recibe la dosis exacta ya que:
• Se asegura que la lapicera y la aguja funcionan perfectamente.
• Se eliminan las burbujas de aire.


A. Seleccione una dosis de 2 unidades girando el selector
de dosis.
B. Retire el protector exterior de la aguja y guárdelo para
retirar la aguja utilizada después de cada inyección.
Retire el protector interior de la aguja y deséchelo.
C. Sujete la lapicera con la aguja apuntando hacia arriba.
D. Golpee ligeramente el reservorio de insulina para que
las burbujas de aire suban hacia la aguja.
E. Presione el botón de inyección completamente.
Compruebe que la insulina aparece en el extremo de la aguja.
• Si no sale insulina, compruebe las burbujas de aire y repita la prueba de seguridad dos veces más hasta eliminarlas .
• Si aún así no sale insulina, la aguja podría estar bloqueada.
Cambie de aguja e inténtelo de nuevo.
• Si no sale insulina después de cambiar la aguja, no utilice el producto.
Selección de dosis
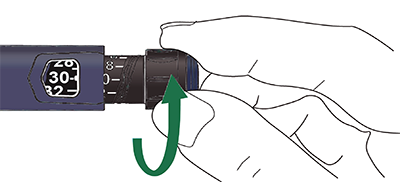
Puede seleccionar la dosis de 1 unidad hasta un máximo de 60 unidades.
Compruebe que en la ventana de la dosis aparece “0”
Seleccione su dosis. Si usted gira por demás el selector de la dosis, puede volver hacia atrás.
Inyección de dosis

Densulent se administra por vía subcutánea con la lapicera a temperatura ambiente.
Los sitios de inyección deben ser rotados dentro de la misma región y entre diferentes zonas del cuerpo.
Limpie la piel en el sitio elegido para inyectar la dosis con un trozo pequeño de algodón embebido en alcohol. Deje secar la piel completamente antes de la inyección. Libere la dosis presionando el botón de inyección por completo. El número que aparece en la ventana de la dosis volverá a “0” cuando se inyecte.
Mantenga el botón de inyección presionado por completo. Lentamente cuente hasta 10 antes de retirar la aguja de la piel. Esto garantiza la aplicación total de la dosis.
Retirar y eliminar la aguja
Después de cada inyección elimine la aguja y conserve
Densulent® sin la aguja.
A. Deseche la aguja de forma segura, tal y como le
enseñó su profesional sanitario.
B. Coloque el capuchón de la lapicera después de
cada inyección y guarde la lapicera hasta su próxima
inyección.
Esta lapicera es únicamente para uso personal. Las jeringas, agujas y dispositivos para administración de insulina nunca deben ser compartidos con otras personas, aun cambiando las agujas, ya que ello acarrea el riesgo de infecciones.
Si su inyección la realiza otra persona, se debe tener especial precaución para evitar accidentes con la aguja y la transmisión de infecciones.
¿Qué es la hipoglucemia?
Se llama hipoglucemia a una baja de la concentración de azúcar en la sangre. La hipoglucemia es uno de los eventos que pueden ocurrir como consecuencia de la terapia con insulina, por lo cual debe conocerla y aprender a identificarla para poder prevenirla y tratarla a tiempo.
Síntomas frecuentes
Los síntomas de hipoglucemia suelen ocurrir cuando la concentración de glucosa es menor a 70 mg por cada 100 ml de sangre. Como el sistema nervioso es muy sensible al efecto de una concentración anormalmente baja de glucosa en la sangre, las manifestaciones habituales de la hipoglucemia están relacionadas con una alteración en su funcionamiento.
Algunos de los síntomas más comunes son los siguientes:
-Temblor, ansiedad o excitación, dolor de cabeza, debilidad, sensación de hambre y hormigueos alrededor de la boca.
– Sudor frío y latidos cardíacos intensos y rápidos (palpitaciones).
– Confusión mental, falta de coordinación, mareos, trastornos visuales, trastornos de conducta, y hasta la pérdida de conciencia o convulsiones en casos de hipoglucemia severa.
Durante la noche cuando dormimos también pueden ocurrir episodios de hipoglucemia, los cuales pueden o no despertar al paciente. La hipoglucemia nocturna puede producir pesadillas, sudoración y despertarse fatigado.
En algunos casos, los episodios de hipoglucemia pueden pasar inadvertidos (hipoglucemia asintomática), lo cual implica un riesgo adicional para aquellos que no los perciben.
Causas frecuentes
– Utilizar una dosis de insulina excesiva para las necesidades del organismo.
– La administración inadvertida de insulina por vía intramuscular (en vez de subcutánea), o el cambio en el área de inyección habitual.
– El estrés, o el haber realizado un ejercicio físico intenso o no habitual
– Dietas con contenido insuficiente de carbohidratos, “saltearse” comidas, y el consumo excesivo de alcohol
– Una enfermedad intercurrente (por ejemplo, vómitos o diarrea).
Síntomas

Cómo prevenir y tratar la hipoglucemia.
- Siga fielmente las indicaciones del médico acerca del tratamiento de la diabetes.
- Haga un control frecuente del azúcar en la sangre con tiras reactivas, tanto durante el día como antes de acostarse a la noche.
- No se inyecte insulina sin haber hecho antes un control del azúcar en la sangre.
- No se aplique insulina si tiene síntomas anormales hasta descartar que no sean por hipoglucemia.
- No realice ejercicios físicos intensos sin haber considerado previamente la dosis de insulina administrada.
- Tenga en cuenta el sitio de inyección de la insulina: en algunas áreas del cuerpo la insulina puede absorberse más rápido que en otras, y también cuando se inyecta por vía intramuscular.
- Si tuviera un episodio de hipoglucemia, deben ingerir entre 5 y 15 gr de hidratos de carbono de absorción rápida, como terrones de azúcar, un par de cucharadas de azúcar diluida en agua o jugos azucarados. No debe realizar ejercicio físico hasta que todos los síntomas de hipoglucemia hayan desaparecido.
- Las manifestaciones de una hipoglucemia grave deben ser tratadas con asistencia médica.
- Es conveniente registrar los episodios de hipoglucemia y sus posibles causas para informarlas a su médico.
Dejanos tu mensaje o contactate telefónicamente
"*" Campo obligatorio
¡Contactanos!
Asistencia y asesoramiento
a cargo de personal especializado.
Herramientas informativas y educativas
para pacientes con diabetes.
Programa de farmacovigilancia Denver Farma.
Plan de prevención y control de seguridad de uso.
0800-122-4678
Bibliografía.
1. A Glucose Clamp Trial Investigating the Biosimilarity of Gan & Lee Insulin Glargine Injection (Insulin Glargine 100 U/mL) with US and EU Lantus® Comparator
Products in Patients with Type 1 Diabetes Mellitus. EudraCT No.: 2017-004965-28.
2. “Open-label, comparative, randomized, multicenter clinical study of the efficacy, safety and immunogenicity of Insulin Glargine, solution for subcutaneous injection 100 U/mL (Gan & Lee Pharmaceuticals, China), and Lantus®, solution for subcutaneous injection 100 U/mL (Sanofi-Aventis Deutschland GmbH, Germany), in patients with diabetes mellitus”. Protocol No. KI/0513-3.
3. Procedimiento de metodología analítica de precisión de dosis de la lapicera prellenada acorde con los requisitos definidos en ISO11608 -1 (G&L SOP020444).
4. Plan de Gestión de Riesgos Densulent. EX-2019-75395043-APN-DGA#ANMAT.
